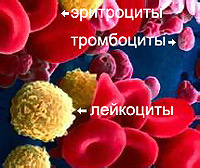
Kaip diagnozuoti trombocitopeniją? Ir kaip atliekamas trombocitopenijos gydymas? Daugiau apie tai sužinokite apie tai iš mūsų straipsnio.
Turinys
Trombocitopenijos diagnostika
 Daugelis pateikia patikrinimo rezultatus, leidžiančius nustatyti vidaus organų patologiją ir diagnozuoti pagrindinę kūno ligą. Nustatymas dydžio ir nuoseklumo kepenų, limfmazgių, palmių eritema delnai, kraujagyslių žvaigždės, padidėjęs blužnis gali padėti diagnozuoti ligą. Sąnarių, odos, skeleto anomalijų patologijos identifikavimas, neurologinės būklės analizė taip pat labai svarbi. Ne nereikalinga ir reguliariai termometrija, skirta pašalinti bakterinį ar neoplastinį patologiją. Tačiau reikėtų nepamiršti, kad šiek tiek padidėjo blužnis, gali būti normos galimybė - blužnis yra apčiuopiamas 10% sveikų vaikų ir 3% sveikų suaugusiųjų. Būkite tikri, kad kartu su širdies ir šviesos ultragarso inkstų ir, ypač kepenų radiografija. Mes pastebėjome, kad trombocitopenijos atvejai kepenų ir vietinio vartojimo koagulopatijos hemangijoje.
Daugelis pateikia patikrinimo rezultatus, leidžiančius nustatyti vidaus organų patologiją ir diagnozuoti pagrindinę kūno ligą. Nustatymas dydžio ir nuoseklumo kepenų, limfmazgių, palmių eritema delnai, kraujagyslių žvaigždės, padidėjęs blužnis gali padėti diagnozuoti ligą. Sąnarių, odos, skeleto anomalijų patologijos identifikavimas, neurologinės būklės analizė taip pat labai svarbi. Ne nereikalinga ir reguliariai termometrija, skirta pašalinti bakterinį ar neoplastinį patologiją. Tačiau reikėtų nepamiršti, kad šiek tiek padidėjo blužnis, gali būti normos galimybė - blužnis yra apčiuopiamas 10% sveikų vaikų ir 3% sveikų suaugusiųjų. Būkite tikri, kad kartu su širdies ir šviesos ultragarso inkstų ir, ypač kepenų radiografija. Mes pastebėjome, kad trombocitopenijos atvejai kepenų ir vietinio vartojimo koagulopatijos hemangijoje.
Pagrindinis dalykas, pripažindamas trombocitopenijos priežastį, vis dar išlieka laboratorinių tyrimų. Citopenijos, leukocitozės ar nenormalios leukocitų formulės vertė nereikalauja specialaus pokalbio. Taip pat nėra aptartas privalomas ašmenų ir kreatinino kraujo tyrimas. Ginčijamas kai kurių autorių krūtinkaulio punkcijos poreikis. Manome, kad tai yra būtina pirmuose etapuose diagnostikos paieškos, nes kai kokių nors galimybių leukemijos, kenksmingos anemijos, debiutuojant trombocitopeniją, taip pat paveldėtai amgasciocitozės formų galima rasti tik analizuojant stertinotiną tašką. Brandelių morfologijos tyrimas nebūtinai (milžiniškos trombocitai ir kiti.). Kartais reikalingas "Tompanobiopia", kad patvirtintumėte kaulų čiulpų hipoplaziją.
Konkrečių antikūnų iki trombocitų antigenų nustatymas, taip pat gyvenimo trukmė trombocitų, serumo papildo, tiesioginis anti-globulino testas ir IgG apibrėžimas, susijęs su trombocitais, yra nepraktiška patvirtinti idiopatinės trombocitopenijos diagnozę.
Taigi, trombocitopenijos buvimas įpareigoja gydytoją padaryti išvadą apie savo charakterį, nustatyti savo nepriklausomybę ir bandyti atskleisti patogenezę.
Trombocitopenijos gydymas
Trombocitopenijos sukeltos hemoraginio sindromo gydymas visada sukuria tam tikrus sunkumus gydytojams.
Prieš pradedant gydymą, jis turėtų būti išbrauktas pirmiausia antrinėje trombocitopenijoje. Natūralu, nustatant antrinės trombocitopenijos diagnozę, gydymas bus pagrindinės ligos gydymui. Tačiau, su sunkiu hemoraginiu sindromu, būtina gydyti ypatingu dėmesiu trombocitopenijai kaip pagrindinė jos priežastis. Leiskite mums gyventi apie dažniausiai pasitaikančių ITP ligos gydymą, nustatytą 96% pacientų, sergančių trombocitopenija.
Trombocitopenijos buvimas pacientui dažnai daro pirmojo kontakto gydytoją - polikliniką, šeimą ar bendrąjį gydytoją - imtis neatidėliotinų priemonių ne tik nagrinėjant, bet ir nustatyti vaistinę terapiją ir beveik nebūtinai hospitalizuojant pacientą. Tuo pačiu metu, ilgalaikis stebėjimas pacientams, sergantiems trombocitopenija, ypač su ITP, rodo, kad skubios terapija rodoma tik su ryškiu kraujavimu, kuris kelia grėsmę gyvenimui. Pacientai, neturintys hemoraginių apraiškų su trombocitų skaičiumi per 30 x 109 / l, nereikia hospitalizuoti ar gydyti. Hospitalizavimas rodomas asmenims grėsmingam gyvenimui su kraujavimu, neatsižvelgiant į trombocitopenijos lygį, taip pat pacientams, sergantiems kraujo matuokliais trombocitų kiekiais, mažesniais nei 20 x 109 / l ir tie, kurie gyvena toli nuo neatidėliotinos medicininės priežiūros vietos arba skiriasi nuo nepakankamo elgesio.
Pacientas, turintis normalų psichiką ir ten gyvena, kur medicininė pagalba gali būti nedelsiant teikiama, hospitalizavimas gali būti neprivalomas, net jei yra mažų kraujavimas trombocitų kiekiu, didesniu kaip 20 x 109 / l. Sunkūs hemoraginiai apraiškos net trombocitų kiekį per 10 x 109 / l atsiranda tik 5% atvejų, o 50 x 109 / l lygiu, netgi sužalojimai retai apsunkina kraujavimą. Trombocitų kiekis žemiau 10 x 109 / l yra sudėtingas kraujavimas 40% pacientų. Šie argumentai ir nustatyti šiuolaikinę medicininę taktiką, kuria sergantiems pacientams, sergantiems trombocitopenija.
Siūloma taktika gali būti trumpai suformuluota taip.
- Jei trombocitų kiekis viršija 50 x 109 / l, o hemoraginės apraiškos nėra arba minimalios, patartina susilaikyti nuo specialaus gydymo.
- Kai trombocitų lygis yra mažesnis nei 20 x 109 / l, pacientai parodo specifinę terapiją net ir nėra hemoraginių apraiškų.
- Tais atvejais, kai trombocitų lygis yra mažesnis nei 50 x 109 / l, tačiau yra papildomi kraujavimo rizikos veiksniai (arterinė hipertenzija, skrandžio opos, taip pat pernelyg aktyvus gyvenimo būdas), turėtų būti atliekamas trombocitopenijos gydymas.
- Jei trombocitų lygis per 30 x 109 / l, nėra hemoraginių apraiškų, tačiau pacientas primygtinai reikalauja gydyti, jis taip pat turėtų būti atliekamas.
- Terapija turėtų būti skiriama tais atvejais, kai trombocitų lygis yra per (20-30) x 109 / l be klinikinių apraiškų, tačiau pacientui nėra skubios skubios pagalbos galimybė.
- Trombocitų lygis (20-30) x 109 / l taip pat turėtų būti indikacija dėl paciento terapijos su nepakankamu elgesiu.
Kai pacientas rodo gydymą, medicinos mokslas apima šiuos gydymo būdus: gliukokortikoidinės terapijos, intraveninio imunoglobulino vartojimo, derinamo gliukokortikoidų ir imunoglobulino, splenektomijos vartojimas, anuxus d-serumo įvedimas, tekanti trombocitinės masės.
Gliukokortikoidinė terapija. Dauguma pacientų reaguoja į gliukokortikoidų gydymą greitai kėlimo lygį trombocitų. 1,5 mg / kg dozė neturėtų būti laikoma veiksmingesnė, palyginti su 0,5 mg / kg doze. Dozės efektyvumas visada sugeba nustatyti tik empiriškai. Pradinė gijimo dozė suaugusiam yra 40-80 mg prednizolono per dieną (15 mg kas 6 val.). Kiti gliukokortikoidai neturi jokių privalumų, palyginti su prednizolone. Vartojant į veną, hidrokortizonas yra pageidaujamas per paros dozę nuo 200 iki 300 mg. Šis gydymas turi būti atliekamas per 3-4 savaites. arba prieš atleidimą. Pastarasis gali būti laikomas išsamiu, jei tuo pačiu metu su kraujavimu nutraukimas, trombocitų skaičius arba dalinis, kai kraujotakos lygis nėra labai pakeistas žymiai. Pasiekus remisiją, prednizolono paros dozę galima greitai sumažinti - 5 mg per dieną iki 30-40 mg. Po to laipsniškai sumažinkite dozę - 2,5-5 mg vaisto per savaitę. Šis gydymo tipas beveik visada lydi nepageidaujami reiškiniai: kusingoid, arterinė hipertenzija, diabetas, steroidų opos skrandyje, padidina kūno svorį, kataraktos formavimąsi, osteoporozę, psichikos pokyčius. Tai galima pastebėti po 20 savaičių terapijos prednizono net ir 10 mg / dienos dozei. Deja, po gydymo atšaukimo, norimas trombocitų kiekis išlieka mažesnis nei 50% pacientų. Praktiškai šis gydymo poveikis turi tik nuo 50 iki 3% gydytų pacientų.
 Intraveninis imunoglobulino vartojimas gali padidinti trombocitų kiekį beveik 75% atvejų net ir su sunkia lėtinė trombocitopenija.
Intraveninis imunoglobulino vartojimas gali padidinti trombocitų kiekį beveik 75% atvejų net ir su sunkia lėtinė trombocitopenija.
50% pacientų pastebėjo trombocitų lygį beveik iki normalaus. Deja, šis gydymo poveikis taip pat pasirodo trumpalaikis. Per ateinančias 3-4 savaites. Trombocitų lygis yra sumažintas beveik iki pradinio 75% apdoroto. Iki 30% pacientų, gydytų intraveniniu imunoglobulino vartojimu, tolesniame plieno atsparumuose. Aprašyta įvairaus vaisto vartojimo būdo. Kai kurie autoriai siūlo jį įvesti per 5 dienas nuo 0,4 g / kg dozės. Kiti pristatė beveik panašią dozę - 1 g / kg 2 dienas. Vienkartinis imunoglobulino vartojimas 0,8 mg / kg doze suteikia tokius pačius rezultatus, kaip anksčiau buvo pateikti gydymo schemos.
Lyginant gydymo imunoglobulinu ir gliukokortikoidais veiksmingumą, galima pažymėti, kad jų veiksmas yra beveik tas pats.
Gydymas antikūnais į RH koeficientą, anti-resh-d-serumo terapiją. Šiandienos patirtis, įgyta šiandienos anti-Resh-d Globulino, leidžia mums pasakyti, kad tai lemia trumpalaikį trombocitų kiekį beveik 50% gydytų, šis poveikis vyksta 2-3 savaites. Ši terapija yra mažiau veiksminga gatvėms, kurioms vyksta splenektomija.
Splenektomija trombocitopenijos gydymui parodyta šiais atvejais:
- Nesant iš pradžių atlikto narkotikų terapijos ir trombocitų skaičiaus mažiau nei 10 x 109 / l. Šiuo atveju ligos trukmė turėtų būti bent 6 savaitės., Ir hemoraginės apraiškos gali nebūti;
- Su trombocitų skaičius mažiau nei 30 x 109 / l 3 mėnesius. Nesant jų normalizavimo, nepaisant aktyvios terapijos (gliukokortikoidų, imunoglobulino intraveninio vartojimo, antikūnų į Rhesus-D faktorių). Splenektomija yra įmanoma tiek kraujavimo metu ir jo nebuvimo metu;
- Nesant visų kitų gydymo būdų, turinčių nuolatinį kraujavimą, kuris gali būti pašalintas tik pastoviu trombocitų masės transfuzija, o splenektomija laikoma priemone «Paskutinė viltis»;
- Splenektomija nėra rodoma kaip pirmasis gydymo būdas.
Visais kitais atvejais nerekomenduojama trombocitopenia splenektomija.
Trombocitų masės transfuzija. Manoma, kad vieno trombocitų suspensijos vieneto perpylimas (5-10 x 1010 kraujo įrašų iš vienos donoro kraujo dozės per 500 ml) turėtų lemti trombocitų kiekio padidėjimą 5-5-10 x 109 / l per Pirmoji valanda. Nesant šio keltuvo, vėlesni trombocitų masės perlaidai laikomi prastai prisikėlė.
Kiti gydymo būdai. Veiksmingos trombocitopenijos gydymo su Naitoidu, ciklofosfamidu, vincristinu, vinblastinu, kolchicinu, a-interferonu, ciklosporinu, aminokapro rūgštimi, plazmaherester, blužnies švitinimas ir kt. Tačiau iki šiol nė vieno iš šių gydymo metodų veiksmingumas dar neturi rimto patvirtinimo daugiacentriniais žaidėjais kontroliuojamuose tyrimuose.